Los datos de la vida real (Real World Data) hablan a favor de la inmunoterapia subcutánea (SCIT)
La inmunoterapia con alérgenos (ITE) es actualmente la única terapia causal para las enfermedades alérgicas mediadas por inmunoglobulina (IgE), siempre que se implemente de forma continua durante al menos 3 años. Su éxito depende sustancialmente de la adherencia del paciente, que a su vez está estrechamente ligada al método de administración. En el caso de la alergia al polen existen dos opciones terapéuticas diferentes: la inmunoterapia subcutánea (SCIT) y sublingual (SLIT). Un análisis actual de datos de la vida real (Real World Data) recopilados durante un largo periodo de tiempo ha demostrado que, considerando los efectos a largo plazo y la adherencia, la inmunoterapia subcutánea (SCIT) tiene ventajas en comparación con la sublingual (SLIT).
Los datos de la vida real (Real World Evidence Data) ayudan a los médicos a tomar decisiones terapéuticas y son cada vez más importantes. Complementan los ensayos clínicos aleatorizados, que siguen siendo, sin duda, el estándar de la medicina basada en la evidencia: inclusión de una población de pacientes específica y definida en condiciones controladas y estandarizadas; implementación del doble ciego controlado con placebo; y evaluación válida de la eficacia y la seguridad. Los datos del mundo real, por otro lado, se basan en un gran número de pacientes y tienen una significancia estadística muy alta. A diferencia de los ensayos clínicos, también se tienen en cuenta las subpoblaciones, es decir, se representa la realidad de la práctica, de modo que se incluye la gravedad de la enfermedad y, por ejemplo, se pueden analizar por separado los pacientes con rinitis más asma o polialérgicos. También es una información muy valiosa para la elección de una terapia en lo que se refiere a la adherencia en la práctica diaria y los efectos a largo plazo. Debido a que hasta ahora ha habido una falta de datos confiables de la práctica diaria, la Academia Europea de Alergia e Inmunología Clínica (EAACI) inició una revisión sistemática de estudios observacionales sobre inmunoterapia con alérgenos (ITE). En consecuencia y en interés de una mejor atención al paciente, la asociación de expertos pide más registros de ITE, por ejemplo, que generen evidencias sólidas sobre la base de protocolos estandarizados y faciliten las decisiones de tratamiento en la práctica clínica diaria [1].
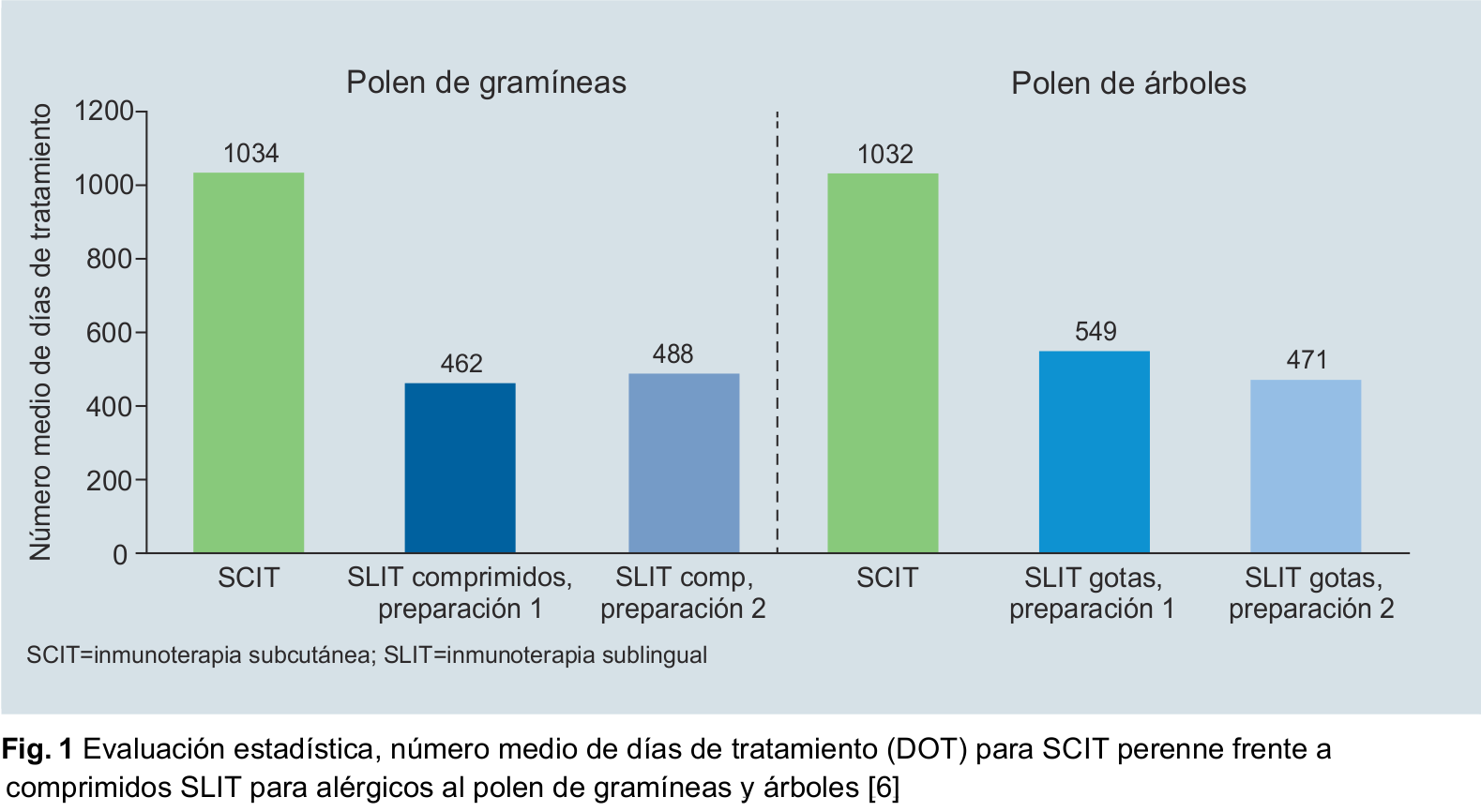
La inmunoterapia con alérgenos (ITE) es la terapia de preferencia
La rinitis alérgica (RA) ha ido en aumento durante años [2], reduce drásticamente la calidad de vida de los afectados y, además, está relacionada con un mayor riesgo de desarrollar asma alérgica [3]. La terapia prioritaria para la rinitis alérgica y el asma alérgica es la inmunoterapia con alérgenos (ITE), la única de las opciones disponibles que puede modificar y posiblemente lograr una remisión de los síntomas durante varios años sin más, siempre que se lleve a cabo durante al menos 3 años [4, 5]. Por lo tanto, el éxito de la terapia está directamente relacionado con la adherencia de los pacientes. Hay dos opciones posibles para la terapia: inmunoterapia subcutánea (SCIT, p. ej. con Allergovit®) y sublingual (SLIT). La inyección SCIT normalmente se reserva para el médico. Particularmente durante la fase de inducción, por lo tanto, son necesarias visitas regulares al médico y seguimiento después de la inyección. No obstante, tras una primera sesión informativa, la SLIT puede ser realizada por el paciente en su domicilio. A primera vista, esta segunda opción podría ser la preferida por muchos pacientes. Sin embargo, habría que preguntarse hasta qué punto dichos pacientes siguen realmente la terapia con la regularidad necesaria para su éxito. Los datos de la vida real pueden mostrar cómo es realmente el nivel de adherencia en SCIT y SLIT.
Un estudio actual abordó esta cuestión con personas afectadas por rinitis alérgica y asma inducidos por el polen de gramíneas y el polen de árboles [6].
El análisis de datos a largo plazo habla a favor de la inmunoterapia subcutánea (SCIT)
Los datos del banco de datos IMS LRx® (IQVIA, Frankfurt a.M.) se incluyeron en el análisis de cohortes. La recopilación de datos (realizada de acuerdo con las pautas de la Ley Federal de Protección de Datos) incluyó los datos de prescripción de farmacias alemanas, incluidos alrededor del 60 % de todas las recetas de la seguridad social, es decir, que representa un grupo de más de 40 millones de pacientes. El periodo de análisis abarcó los años 2008 a 2017; el seguimiento fue de hasta 6 años y la medicación se asignó a través del PZN (Número central farmacéutico). Para el análisis, las personas afectadas por rinitis alérgica o asma tratadas con inmunoterapia con alérgenos (ITE) se compararon con aquellas que sólo habían recibido tratamientos sintomáticos. Los criterios de valoración del estudio fueron el cumplimiento del tratamiento, la progresión de la rinitis alérgica y la progresión del asma alérgica. Los efectos de SCIT o SLIT se determinaron mediante un análisis de regresión multivariable después de ajustar por factores de confusión como la demografía y la prescripción.
Mejor adherencia con inmunoterapia subcutánea (SCIT)
La evaluación mostró claras ventajas de la inmunoterapia subcutánea (SCIT) en lo que a la adherencia se refiere. Para ambos tipos de polen investigados, la adherencia fue mejor con de la inmunoterapia subcutánea (SCIT) que con la inmunoterapia sublingual (SLIT) en los primeros 2 años de terapia: Para el polen de gramíneas y el polen de árboles, después de 2 años se logró una adherencia del 60,1–61,8 % con SCIT y del 29,5–36,5 % adherencia con SLIT. Una comparación de diferentes grupos de edad mostró la mayor adherencia a SCIT entre los niños, seguidos por los adolescentes y adultos. Por el contrario, la adherencia a SLIT fue peor con adolescentes que con adultos. Estos resultados también fueron confirmados por el análisis de los días de terapia (DOT) para el grupo SCIT, que estuvo más del doble de tiempo en terapia que el grupo SLIT (Fig. 1) [6]. Este resultado lleva a la conclusión de que la inmunoterapia subcutánea (SCIT) con Allergovit® para polen de gramíneas y cereales y Allergovit® para polen de árboles es más cómoda y, en última instancia, más eficaz en términos de adherencia.
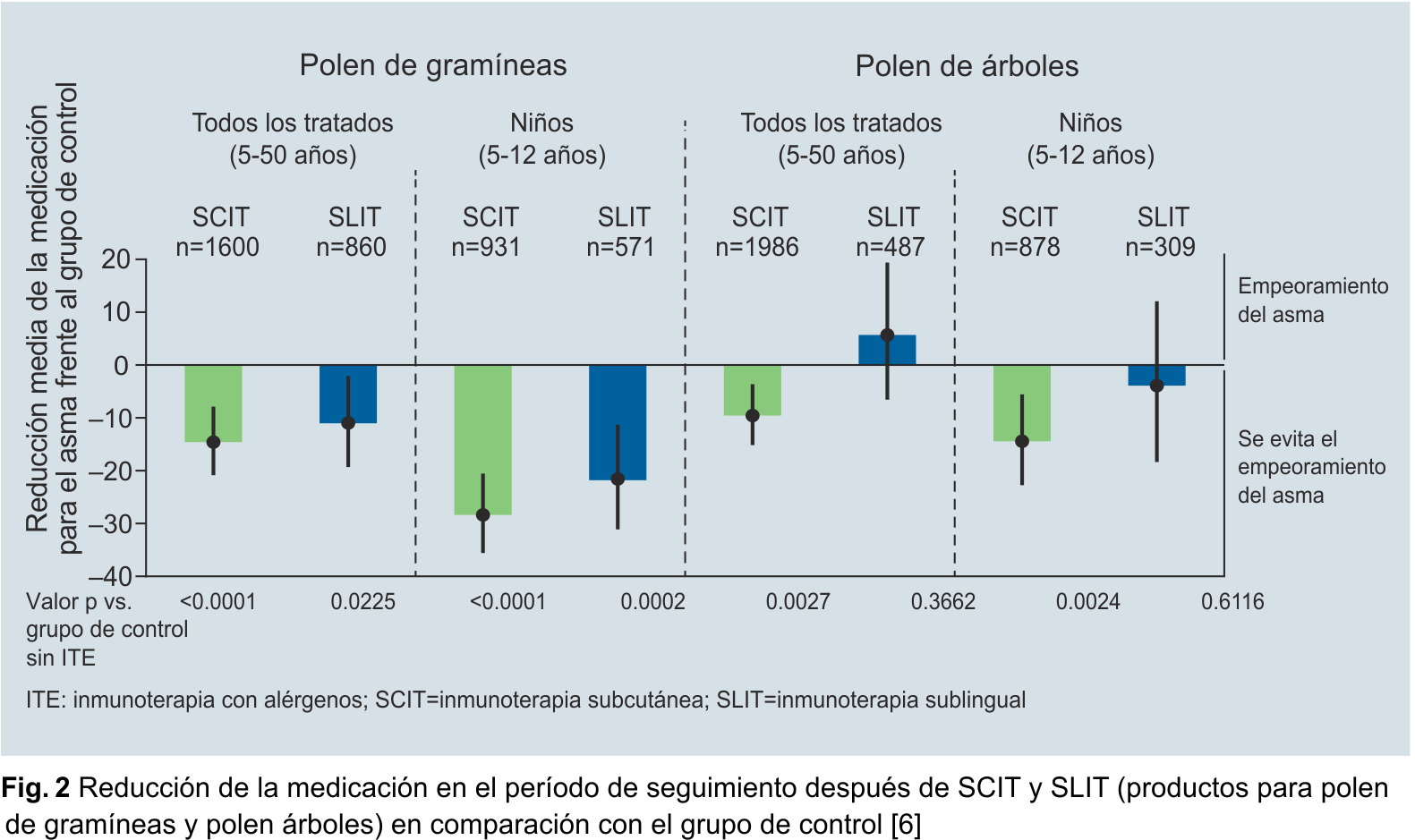
Inmunoterapia subcutánea (SCIT): prevención del empeoramiento de la rinitis alérgica y del asma alérgica
El nivel de beneficio de cada tipo de inmunoterapia se basó en la aceptación de los medicamentos para aliviar los síntomas en cada grupo, por lo que la Inmunoterapia subcutánea (SCIT) fue superior en todos los grupos. Ambas opciones redujeron la necesidad de medicación para la rinitis alérgica. Con SCIT (usando Allergovit® para polen de gramíneas y polen de cereales) se observó incluso una reducción de -64,8 % de la medicación para la rinitis sintomática. Pero la medicación para el asma también se redujo significativamente durante el seguimiento después de la SCIT, mientras que incluso aumentó con la SLIT con polen de árbol (Fig. 2) [6].
Los datos en vida real son cada vez más importantes
Los ensayos clínicos no son adecuados para determinar los beneficios de los medicamentos en la práctica. Mientras tanto, las autoridades reguladoras (Agencia Europea de Medicamentos [EMA] y la Administración de Alimentos y Medicamentos [FDA]) y los pagadores se han dado cuenta de que los datos de la vida real son indispensables aquí, y están cada vez más interesado en complementar la evidencia de los ensayos clínicos con evidencias de la vida real para mejorar la atención al paciente. Siguiendo esta tendencia, este análisis de datos a largo plazo también se ha incluido en la guía recientemente publicada sobre AIT de Alemania, Austria y Suiza [7].
1. Paoletti G et al., Allergy 2021Sep, 76:2663–2672
2. Goksor E et al., Eur Res J 2018, 52 Supp1
3. Ozdoganoglu T et al., Ther Adv Respir Dis 2012, 6:25–39
4. Roberts G et al., Allergy 2018, 73:765–798
5. Halken S et al., Pediatr Allergy Immunol 2017, 28:728–745
6. Vogelberg Ch et al., Patient Prefer Adherence 2020, 14:817–827
7. Pfaar O et al., Allergol Select 2022, 6:167–232
